Tp53基因正常表达的蛋白为正常/野生型p53,在所有正常细胞的细胞核中表达,由于半衰期仅10-20 分钟,通过免疫组织化学不易检测到。正常/野生型p53蛋白通过与DNA结合,负向调节细胞生长和分裂。在DNA损伤的情况下,正常/野生型p53会阻止细胞周期直到修复发生。如果无法修复,正常/野生型p53会诱导细胞凋亡。Tp53基因突变与多种癌症的发生和预后相关,Tp53基因突变后表达的蛋白为突变型p53。TP53基因突变分析最常用的的方法是通过免疫组织化学检测突变型p53,该方法快速、易于执行。突变型p53对细胞增殖的抑制作用消失,受损伤异常的细胞则失去控制,不断增殖,肿瘤最终形成。突变型p53不仅能作为多种肿瘤预后不良指标,还能够协助鉴别诊断恶性病变(原位癌与浸润性癌)与反应性病变,以及帮助区分浆液性和子宫内膜样组织型、预测给定组织型内的结果或预测多种组织型的结果。早期的研究发现非同义Tp53基因错义突变会导致p53蛋白的核积累,可以通过免疫组织化学检测到p53蛋白过表达。p53蛋白表达是一种弥漫性强核阳性的形式,涉及至少80%的肿瘤细胞,但通常几乎为100%。随着免疫组织化学的不断完善,观察到与Tp53基因突变的存在相关的其他异常p53表达模式。因此,不应该将p53染色报告简单判读为阳性或阴性,染色模式应判读为野生型或异常/突变型,而异常/突变型包括了过表达、完全缺失、细胞质表达。p53染色模式异常,几乎可以肯定Tp53基因存在潜在突变。染色模式如图1所示。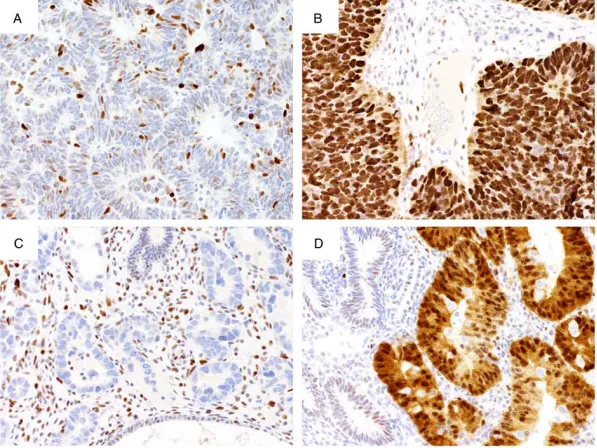
图1. p53表达的不同模式。(A) 子宫内膜样癌显示正常野生型p53表达模式,肿瘤细胞核染色比例不同,强度不同。(B) 过表达的3级子宫内膜样癌,几乎在所有肿瘤细胞核中都显示出强染色,与中心成纤维细胞的内部对照相比更强。(C)子宫内膜浆液性癌显示完全没有p53表达,内部对照显示中等至强但可变的染色。(D)子宫内膜样癌显示细胞质p53表达,内部对照(基质和正常子宫内膜腺体)显示细胞核野生型模式。细胞质模式伴随有相似强度的核染色。
正常的野生型模式显示显著的染色范围,从只有很少的肿瘤细胞核呈阳性到大多数细胞核呈阳性(如图1.A所示)。野生型p53的表达水平取决于细胞的分化状态并与增殖活性有关。具有较高增殖指数的肿瘤通常显示出更多的p53染色,而具有所谓“高”野生型染色的肿瘤可能会与过表达相混淆。值得注意的是,一些剪接位点突变或截断突变(后者以 c 端停止增益为特征)通过IHC检测到无功能p53蛋白,染色模式为正常的野生型染色模式。非同义Tp53基因错义突变会导致p53蛋白的核积累,可以通过免疫组织化学检测到p53蛋白过表达。几乎在所有肿瘤细胞核中都显示出强染色,与内部对照中心成纤维细胞相比肿瘤细胞核染色更强(如图1.B所示)。过表达与野生型的区别主要是观察肿瘤细胞是否含有阴性、弱阳及强阳性细胞,含有这三种不同染色程度的肿瘤细胞判读为野生型染色模式,肿瘤细胞几乎全阳性判读为异常/突变型中的过表达染色模式。当Tp53基因发生功能丧失突变时,突变型p53在IHC检测到的染色模式为异常/突变型中的完全缺失(如图1.C所示)。在判读为异常完全缺失p53染色之前,必须看到内部对照(成纤维细胞、内皮细胞或淋巴细胞)的充分染色。没有阳性内部对照的病例是无法判读的。完全缺失与野生型的区别是观察内部阳性对照是否成立并且肿瘤细胞是否有弱阳、强阳和阴性细胞。通过优化免疫组织化学,观察到第四种不常见的p53染色模式。这种细胞质模式的特征是明确的细胞质染色,并伴随着可变的核染色(如图1.D,图2所示)。一抗浓度过高可能会显示具有低强度细胞质背景的强弥漫性核染色,应判读为过表达而不是细胞质模式。在输卵管卵巢高级别浆液性癌中,细胞质模式与破坏p53蛋白核定位域的突变有关。野生型与细胞质模式区分主要观察细胞质染色强度,观察是否明确的弱阳、强阳和阴性细胞以及细胞质的染色是否与与细胞核染色相近。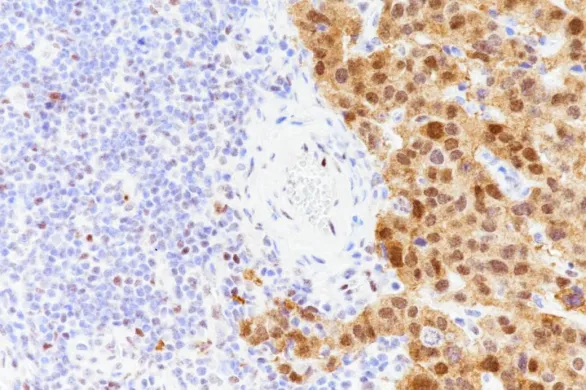
图2. p53细胞质表达模式,细胞质表达伴随有相似强度的核染色。图中淋巴细胞阳性。p53在肿瘤的诊断、分型以及预后的预判有着至关重要的作用。准确地判读以及有效的免疫组化染色方案是p53结果正确判读的前提条件。关于p53免疫组化在妇科肿瘤的应用将在下篇文章中详细介绍,敬请关注。参考文献
1. M Köbel, Piskorz AM, Lee S, et al. Optimized p53 immunohistochemistry is an accurate predictor of TP53 mutation in ovarian carcinoma[J]. Journal of Pathology Clinical Research, 2016, 2(4):247-258.
2. M Köbel, BM Ronnett, N Singh, et al. Interpre-tation of P53 Immunohistochemistry in Endometrial Carcinomas: Toward Increased Reproducibility[J]. International Journal of Gynecological Pathology, 2018:1.

